腎不全医療とは、腎不全を阻止抑制するための医療。
透析医療とは、重度の合併症を防ぐための医療。
正しくしっかりとした知識は、あなたの今後を大きく左右します。
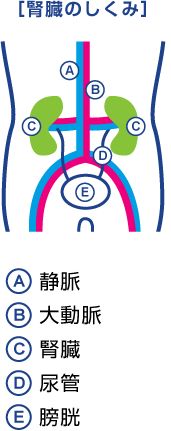
腎不全とは
腎臓は、老廃物や余分な水分(≒塩水)を尿として体外に排出する大切な臓器です。
主な機能として…
①血液中の老廃物の濾過・排泄
血液を濾過して、血液の中の老廃物を除去し、尿をつくります。そして体内から除去します。
②水分の調節
尿の濃さや量を調節し、体の中の水分を一定に保っています。
③電解質のバランスの調節 血液の電解質濃度を調節。
④ビタミンDの活性化
ビタミンD活性化によるカルシウム吸収促進。
⑤血液を弱アルカリ性に保つ
⑥造血刺激ホルモンの分泌による貧血抑制
⑦血圧の調整を行う
⑧不要になったホルモンの分解・排泄を行う
体にとって不要なホルモンを選択し、壊したり、捨てたりしています。
この腎臓の機能が何らかの原因で低下してしまった状態を腎不全といいます。
知っておきましょう 腎不全の症状
- 腎不全とは、腎臓の機能が低下した状態で、急性と慢性があります。
- 慢性腎不全は、長期にわたって徐々に腎臓の働きが低下します。
- 初期は自覚症状がとぼしいのですが、進行すると尿毒症になります。
- 尿毒症とは腎臓の働きが極端に落ちたために、尿の中に排泄されるべき老廃物が体の中にたまってしまう状態です。むくみ、嘔吐、倦怠感、食欲不振、頭痛、呼吸困難、貧血、かゆみなどの症状が現れます。
腎不全の進行を防ぐために
腎不全が進行しないように、当院では、一般外来の内科にて「腎不全外来」を実施し、患者さんに適切な治療を行います。これらの治療には、降圧剤等による血圧の管理、腎保護作用のある薬剤の投与、食事療法等が含まれます。
腎不全予防するための食事療法
腎臓は食事として摂取した、たんぱく質を体内で代謝・分解してできる老廃物や酸、身体に必要以上に摂取された余分な水分や食塩を尿へ排泄しているため、たんぱく質や食塩をとりすぎると、腎臓に過剰な排泄という負担をかけてしまいます。
これらを制限する事で弱っている腎臓を保護していきます。
具体的には…
○たんぱく質を控える
○塩分を控える
○エネルギーは適正量を十分にとる
○カリウムの過剰摂取に気をつける
○状態によっては水分を制限する
○体内の食塩、水分、カリウム、リンなどの量や濃度のバランスを保つ
○老廃物による尿毒素が体内に蓄積するのを抑える。
…などが、予防のポイントとなります。
血液(人工)透析の導入基準について
透析への導入時期は、患者とその家族、担当医、行政サイドの3者が納得できるものでなければなりません。
A.患者と家族が透析を始めてよかったと思うことが必要である。透析に導入した結果、腎不全に関連した臨床徴候が消失し、日常生活動作(ADL)が改善した場合には患者と家族は透析を始めてよかったと感じるだろう。無症状での透析導入では患者と家族の納得が得られない可能性もある。しかし、患者と家族の価値観、腎不全の病態に対する理解度、生活環境によって、この要素の比重は増減する。患者とその家族が苦痛に感じる臨床徴候には次のようなものがある。
○持続する悪心、嘔吐
○出血傾向
○体内水分貯留による著しい浮腫と呼吸困難
○不穏、睡眠障害
○日常生活動作の制限(ADLの低下)
B.担当医には、長期的な視点から患者の治療を考える義務があるため、すなわち透析後に後遺症が残らないように、また長期予後がより良いものとなるように透析導入時期を決定します。そのためには、以下の病態を透析導入の目安にします。
○栄養状態の悪化(やせ、低アルブミン血症などの栄養指標の低下)
○重篤な神経障害(記憶力の低下、混迷、間代性痙攣、意識障害)
○利尿剤に反応しない体内水分貯留による高血圧
○糸球体濾過値の著しい低下
また、残存腎機能が長期にわたって維持できるよう考慮する必要もあり、早すぎる透析導入は残存腎機能の喪失を早める可能性があるので、慎重に協議判断します。
さらに、 同時に差し迫った生命の危機を回避しなければならないため、次のような病態に対しては緊急透析導入を考えます。
○著しい高カリウム血症 ・尿毒症性心膜炎 ・肺水腫
透析患者の心疾患
わが国の透析患者の死亡原因の第一位は心不全です。透析患者の心不全の原因となり得るのは、1.長期にわたる高度の高血圧、2.著しい溢水状態の持続、3.高度の貧血の持続、4.シャント流量の多いブラッドアクセスの存在、5.虚血性心疾患の存在、6.心筋の石灰化などであり、これらの因子を除外することが心不全の予防となります。

高血圧に対する降圧療法
心不全のある患者における降圧剤の第一選択は、ACE阻害剤(心保護作用があり心不全治療薬としても用いられる。欠点として、かなりの頻度で空咳の副作用がみられる。)です。もしACE阻害剤だけでは降圧が不十分なら、これにカルシウム拮抗薬を追加し、それでもなお、降圧が不十分ならα遮断剤や中枢性交感神経抑制薬の使用を考慮します。
詳しくは担当医にお尋ねください。
糖尿病のリスクについて
透析患者は、体内でのインスリンの分解が遅延します。したがって、血糖コントロールのために投与したインスリンの半減期も延長します。体内でのインスリン分解の遅延のため、透析導入後にインスリン投与が不要になることもある一方、透析患者は、インスリン感受性が低下しており、さらに、糖尿病を有する透析患者に胃のぜん動運動の低下(胃不全麻痺; gastroparesis)があれば、食物の胃内への滞留時間が延長し、吸収が遅れ、血糖の変動が不安定になるリスクがあります。
以上のような理由で、糖尿病を有する透析患者では血糖のコントロールの難しいことが多く、そこで、透析患者では低血糖発作の頻発を防ぐために、厳密な血糖コントロールを犠牲にせざるをえないのが事実です。インスリン非依存型糖尿病(2型糖尿病;成人型糖尿病)の透析患者においては、空腹時血糖の100~140 mg/dl (腎不全がない糖尿病患者の場合;80~110mg/dl)、食後 2時間の血糖の 200 mg/dl 以下、そしてHbA1c(NGSP)の 6.9 ~ 7.9%(腎不全がない糖尿病患者の場合; 6.9% 以下)をコントロールの目標にします。
詳しくは担当医にお尋ねください。
貧血について
腎性貧血とは、腎臓が原因となって生じる貧血。腎臓からは赤血球を産生を促進させ、成熟させる働きのあるホルモンとしてエリスロポエチンが分泌されます。ところが腎機能低下により、腎臓のからのエリスロポエチンが出なくなるので、造血能力が低下します。さらに低酸素を感知する感受性の低下、尿毒症による低栄養、溶血の亢進、出血傾向の出現 、透析による血液の損失などの要素が加わり、ますます貧血が進行します。
そのために慢性腎不全になると、ほぼ例外なく貧血になります。クレアチニンクリアランスが40ml/分以下、あるいは血清クレアチニン1.6mg/dl以上になると貧血が出てくるといわれております。

透析中の症状
不均衡症候群
中枢神経症状(頭痛、悪心、嘔吐、視力障害、興奮など)と全身症状(全身倦怠感、血圧変動、イライラ、筋痙攣、不整脈)があります。
低血圧
透析中に何らかの処置を必要とする低血圧を「透析低血圧」と言います。透析低血圧は2に分けられ、「常時低血圧」と「発作型低血圧」があります。。最も多いのは後者であり、死亡要因でもあることから予防することが求められています。重篤な合併症につながる可能性があるため治療よりも予防が大切とされています。
高血圧
透析患者の血圧は透析前後で大きく異なるため、どの血圧をもって高血圧とするかは議論の余地がありますが、透析前後や透析中に血圧が低すぎる場合は死亡リスクが大きくなるという報告があります。
皮膚のかゆみ,皮膚異常
かゆみには末梢神経性のかゆみ(皮膚異常に起因する)と、中枢性のかゆみの両方が関係します。透析患者は水分制限があり、恒常的に脱水状態であり皮膚が乾燥しているので、保湿剤を使用します。予防としては皮膚の保湿が有効です。
こむらがえり
ふくらはぎの筋肉が引きつり膨れて痛む現象。脱水と食塩の喪失をきたしたときに末梢神経の興奮による筋肉の異常収縮により発症し、カルシウム値が低下している場合も起こりやすくなります。
不整脈
不整脈の原因はさまざまであるが、透析に伴う体液や電解質バランスの急激な変化が原因と考えられています。高血圧、動脈硬化、虚血性心疾患、服用中の薬剤も不整脈の大きな原因となるので、慎重な治療が求められます。
腹痛
透析時の腹痛は、腸に行く血液が不足するために起こるとされ、透析間の体重増加が多いと起こりやすくなります。また、透析中に食事をすると、腸管が必要とする血液量が増えるために、相対的に腸管にいく血液が不足して腹痛を起こす場合もあります。
胸痛
胸痛の場合、第一に考えるのは狭心症(虚血性疾患)かどうかで、症状の出現時に心電図をとる必要がありあます。狭心症でない場合は、酸素投与などで経過をみます。腹痛、胸痛ともに重大な病変の徴候のことがあるので、いつもと違う痛みの場合は透析医と相談して精査を受けることが重要です。














